ماکروزومی نوزاد یک وضعیت جنینی است که با وزن بالایی در زمان تولد نوزاد همراه است. این وضعیت میتواند با مشکلات سلامت جدی برای نوزاد و مادر همراه باشد. تولد یک نوزاد مثل باز شدن جعبه کادویی است؛ همان قدر که برای همه شیرین و دوست داشتنیست، همان قدر برای مادر و جنین خطرناک هم میتواند باشد. هر بچهای که به دنیا میآید، میتواند نقصهای ژنتیکی جدی همراه خود داشته باشد که با یک سری کارها میتوان این سورپرایز را کم کرد.
آزمایشها و سونوگرافیهای روتین بارداری که به عنوان غربالگری در زمان بارداری انجام میشود، از وقوع این اتفاقهای خطرناک پیشگیری میکند. یکی از این حالتها تولد نوزاد ماکروزوم یا بزرگتر از حد معمول است.
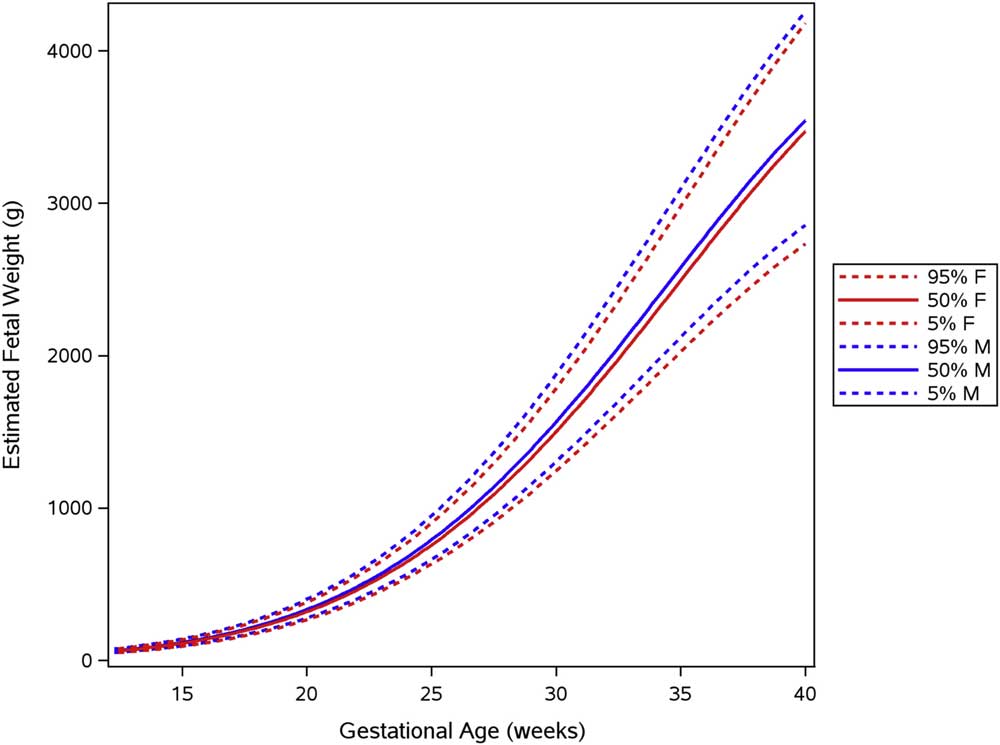
نوزاد ماکروزوم در حالتهای نوزاد ترم و پرهترم در هفتههای مختلف بارداری تعریف میشود و بر اساس هفتههای زایمان با عددهای متفاوتی تشخیص داده میشود؛ ولی برای نوزاد ترم، وزن بالای ۴۰۰۰ گرم، ماکروزوم است، در اینجا نژاد، محل سکونت، بیماریهای مادر در زمان بارداری بهخصوص دیابت بارداری تاثیرگذار هستند. نمودار وزنگیری هم بر اساس کشور و نژاد متفاوت است.
تولد یک نوزاد با وزن بالا همراه عارضه و خطرهایی برای مادر و جنین است و باید با پیگیری مناسب وزنگیری نوزاد از راه سونوگرافی روتین بارداری، وزن کردن مرتب مادر و بررسی تغییر وزن مادر، کنترل قند خون در بارداری و رعایت کالری دریافتی از آن پیشگیری کرد.
فهرست محتوای نوشته
ماکروزومی به چه علت به وجود می آید؟
ماکروزومی به علت رشد بیش از حد جنین بر پایهی هورمونها بهوجود میآید و بیشتر از همه به علت قند بالای مادر در دوران بارداری است. برخلاف باقی دوران زندگی، در زمان جنینی، هورمونی که باعث رشد میشود هورمونهای با نام IGF (Insulin-like Growth Factor) یا فاکتورهای رشدی مشابه انسولین هستند. همانطور که از اسم آنها پیداست، این هورمونها ساختار مشابه انسولین دارند، پس خود انسولین هم میتواند اثر آنها را القا کند.
زمانی که مادر مبتلا به دیابت است، قند بالای آن از جفت رد شده و در بدن جنین هم قند بالایی خواهیم داشت، این قند بالا، همانند دوران بعد از تولد باعث ترشح انسولین میشود. میزان بالای انسولین، به علت شباهت با هورمونهای رشد جنینی، باعث رشد بیش از حد جنین میشود.
در اینجا فاکتورهای ژنتیکی را نباید از یاد برد؛ ممکن است بهصورت ژنتیکی میزان ترشح هورمونهای رشد یا پلسخ گیرندهها به هورمون بیش از حد باشد که این هم باعث رشد بیش از حد و ماکروزومی میشود.
آیا ماکروزومی بودن جنین قابل پیشبینی است؟
بله، با توجه به فاکتورهای زمینهای میتوان تا حد زیادی این موضوع را پیشبینی کرد؛ ولی تشخیص قطعی با بررسی خود جنین است. با به این فاکتورهای مثبت میتوان این پیشبینی را انجام داد:
- وجود خویشان نزدیک چاق در خانوادهی پدری یا مادری
- سابقه دیابت نوع ۲ در نزدیکان پدری یا مادری
- تولد نوزاد ماکروزوم در خانواده بهخصوص فرزندان دیگر مادر
- چندقلوهایی که خون آنها با هم ارتباط دارد
- فعالیت کم یا استراحت مطلق مادر
- عدم رعایت رژیم مناسب در بارداری
- پیگیری نامناسب مامایی در دوران بارداری
همانطور که گفتهشد، این فاکتورها نمیتوانند صد در صد ماکروزومی را پیشبینی کنند، ارتباط هر کدام هم در مقایسه با دیگری برابر نیست؛ در این میان، عدم کنترل مناسب دیابت بارداری ارتباط بهشدت قوی با ماکروزومی دارد و حتا قابل پیشگیریترین آنهاست.
ماکروزومی چه خطراتی برای جنین دارد؟
خطرهایی که ماکروزومی برای جنین دارد بیشتر حین زایمان و پس از تولد او رو تهدید میکند، این خطرها بخشی از آسیبهای زایمانی برای جنین شناختهمیشود و بیشتر به دلیل عدم تناسب هیکل جنین با کانال زایمان و استخوان لگن مادر است.
خطرهای حین زایمان شامل:
- در رفتگی شانه: به نام دیستوشی شانه (Shoulder Dystocia)در کتابهای علمی شناختهمیشود و حتا با وزن نرمال جنین در زمانی که لگن مادر به علت سن پایین وی، هنوز تکامل نیافتهاست، امکانپذیر است. تشخیص بالینی بر اساس عدم حرکت یک دست و رفلکس یک طرفهی Moroاست. درمان آن هم بانداژ دست نوزاد و عدم حرکت آن است؛ ولی در ادامه، دستی که دچار دیستوشی شده از دست دیگر کوتاهتر خواهد بود. این کوتاهی ملموس نیست و در زندگی آیندهی نوزاد مشکلی ایجاد نمیکند.
- شکستگی کتف: احتمال این اتفاق در کنار دررفتگی شانه وجود دارد. تشخیص مانند مورد قبلی است و درمان آن هم مشابه ولی طولانیتر است.
- آسیب شبکه عصبی بازویی: این شبکه بازویی شامل ریشههای عصبی از C5 تا T1 را شامل میشود و در زایمانهای سخت، طولکشیده، دررفتگی شانه، شکستگی کتف آسیب میبیند. علامت آن هم کاهش حرکت یا عدم حرکت یکی از دستان است. درمان ثابت نگهداشتن بدن در حالت استراحت عصب است. به علت تفاوت نوع بانداژ، اگر شکستگی کتف همراه آسیب شبکه بازویی باشد؛ هر ۱۲ ساعت باید بانداژ عوض شود تا هم استخوان و عصب ترمیم شوند.
- آسفکسی و عارضههای آن: آسفکسی مهمترین و خطرناکترین عارضهی زایمانهای سخت و طولکشیده هستند. در آسفکسی، جریان خون از بند ناف کم میشود ولی هنوز تنفسی خود نوزاد آغاز نشدهاست و کل بدن با کاهش اکسیژن مواجه میشود.
آسفکسی بعد از تولد و به هر دلیلی که جریان خون مختل شود، میتواند اتفاق بیافتد؛ ولی بیشترین آمار آن در زمان زایمان است و عارضههایی مانند خونریزی گوارشی یا NEC، عقب ماندگی ذهنی یا CP و… همراه خواهد داشت.
- ریسک بالا به ابتلا به سندروم متابولیک: در این نوزادان احتمال وجود مقاومت به انسولین، چربی خون بالا، چاقی و سایر عارضههای متابولیک بالاست.
- بیماریهای قلبی: وزن بالا در زمان جنینی ممکن است باعث ضخیمشدن جدار آیورت و بطن چپ شود و در زمانی که شدید باشد، باعث نوعی بیماری قلبی که به نام کاردیومیوپاتی شناختهشود که در ادامه همراه نارسایی قلبی میشود.
- افت قند و کالری: نوزادی که در زمان جنینی با قند و کالری بالایی روبهرو بوده، انسولین و هورمونهای ذخیرهای بالایی دارد. پس از تولد سطح این هورمونها بالاست ولی دریافت کالری قطع میشود تا تغذیه انجام شود.
در صورت دریافت نشدن کالری کافی به علت تاخیر در شیردهی، کمبودن شیر مادر، به دهان نگرفتن شیر مادر توسط نوزاد یا در صورت دریافت کالری معمول ولی کمتر از نیاز نوزاد (به علت نیاز بالای نوزاد در نتیجهی سطح هورمونهای نوزاد)، نوزاد دچار افت قند و عارضههای آن میشود. خطرناکترین عارضه، تشنج بهدنبال افت قند است.
راه پیشگیری از عوارض ماکروزومی در جنین وجود دارد؟
اصلیترین پیشگیری، پیشگیری از خود ماکروزومی است. میتوان با پیگیریهای مناسب در زمان بارداری، انجام سونوگرافی روتین، غربالگری دیابت بارداری از ایجاد ماکروزومی در جنین جلوگیری کرد. در صورت جثهی بزرگ خانوادگی و غیرقابل پیشگیری بودن ماکروزومی، برای کاهش عارضههای ماکروزومی، زایمان سزارین بهجای طبیعی توصیه میشود. جهت بررسیهای بیشتر نوزاد باید حداقل ۴۸ ساعت در بیمارستان بماند و تحت نظر فوق تخصص نوزادان و قلب اطفال باشد.
عوارض ماکروزومی برای مادر چیست؟
ماکروزومی نه تنها برای نوزاد عارضههای مهم و زیادی دارد، بلکه عارضههای مادری که تهدیدکنندهی جان مادر هم میتواند همراه داشتهباشد.
این عارضهها از این قرار است:
- خونریزیهای شدید رحم بعد زایمان: فاکتورهای زیادی در ایجاد این عارضه بهدنبال ماکروزومی نقش دارند.
- رحم بزرگ: احتمال کافی نبودن انقباض آن برای بستن رگهای انتها باز در رحم بزرگ بالاست. آتونی رحم و خونریزیهای رحم با خطر بالای مرگ مادر یا برداشتن رحم به علت خونریزی شدید همراه دارد.
- جفت بزرگ: این مورد احتمال پاره شدن، خروج ناکامل جفت را بالا میبرد که خود علت خونریزیهای غیرقابل کنترل رحم است.
- پارگی ارگانها: فشار بالا در حین زایمان در کنار جنین بزرگ، میتواند باعث فشار بالا بر رحم، کانال زایمان یا حتا ارگانهای کناری ازجمله مجرای ادراری شود و پارگی این ارگانها را در پی داشتهباشد.
- افتادگی رحم و مثانه: بزرگی سر و بدن جنین در کنار فشار زایمانی بالاتر، اگر باعث پارگی نشود، در طولانیمدت، احتمال افتادگی یا بیرونزدگی مثانه و رحم همراه دارد. میتوان با ورزشهای تقویت ماهیچههای لگنی از این اتفاق جلوگیری کرد.
- آسیبهای مجرای زایمانی: اگر کانال زایمانی دچار پارگی نشود، قسمتهای مختلف آن دچار زخمهای کمعمق یا عمیقی میشوند که بلافاصله بعد زایمان بررسی و ترمیم میشوند، ولی این زخمها هم میتوانند عارضههای خود مانند عفونت محل زخم و بد جوشخوردن را همراه داشتهباشند.
بیشتر بخوانید: ریزش مو در بارداری؛ دلیل اصلی + درمان آن
برای پیشگیری از تولد نوزاد ماکروزوم چه باید کرد؟
انجام غربالگریهای روتین و بررسیهای سونوگرافی را اصلی تشخیص و زمینهی پیشگیری از این مورد است.
- معاینههای روتین بارداری: مراجعه به پزشک یا ماما برای بررسیهای لازم و تجویز مکملهای مورد نیاز در طول بارداری و همچنین اقدام مناسب در صورت نیاز بخش مهم پیشگیری در دوران بارداری است. این بررسیها باید قبل از شروع بارداری و زمانی که زوج تصمیم به بارداری دارند، شروع شود.
- غربالگری و درمان از نظر بیماریهای تیروییدی در ابتدای بارداری و دیابت در ۲۴-۲۸ هفتگی بارداری (در صورت صلاحدید پزشک در ابتدای بارداری هم انجام میشود) از مهمترین غربالگریها در دوران بارداری برای پیشگیری از ماکروزومی است.
- سونوگرافی برای تشخیص بارداری، غربالگری در هفتههای ۱۰-۱۳ و ۱۸-۲۲ بارداری و در ویزیتهای آخر جهت بررسی رشد و قرارگیری جنین برای برنامهریزی زایمان بهصورت هر ۳-۴ هفته انجام میشود. در صورت نیاز، سونوگرافیهای پیگیری و بررسیهای بیشتر توسط پزشک یا مامای مراقب انجام میشود.
- کم کاری تیرویید: در صورت ابتلا به کمکاری تیرویید قبل از بارداری، نیاز شما به دارو در دوران بارداری بیشتر میشود، از طرفی اگر کمکاری تیرویید ندارید، ممکن است به علت هورمونهای جفتی، در طول بارداری مبتلا به کمکاری تیرویید بارداری شوید که پس از زایمان، برطرف خواهد شد، ولی بررسی از این جهت و درمان با قرص لووتیروکسین لازم است.
- دیابت در دوران بارداری: ممکن است مادر قبل از بارداری دیابت داشتهباشد یا در طول بارداری به علت هورمونهای بارداری دچار دیابت بارداری شود.
بیشتر بخوانید: دیابت بارداری | ۲ نوع، نحوه تشخیص، درمان و عوارض
دیابت در بارداری ابتدا با رژیم غذایی کنترل میشود؛ اگر با رعایت کامل رژیم باز هم قند خون مادر بالا باشد، باید درمان دارویی انجام شود.
درمان دارویی تایید شده بهصورت مصرف انسولین است. بهتازگی داروی متفورمین هم مجوز استفاده در دوران بارداری پیدا کرده و بهصورت تکی یا همراه با انسولین استفاده میشود. استفاده از متفورمین به علت اثر آن بر ویتامین ب ۱۲ (با توجه به پیگیری ناکامل این ویتامین در ایران) هنوز جزو درمانهای اصلی در ایران استفاده نمیشود. نوع درمان دارویی با توجه به میزان قند خون و تحمل دارویی توسط ماما یا پزشک مراقب تنظیم میشود.
بیشتر بخوانید: هر چیزی که باید دربارهی لک پوستی یا ملاسما در بارداری بدانید و ۵ راه درمان آن
ماکروزومی نوزاد وضعیتی است که ممکن است به مشکلات جدی در نوزاد و مادر منجر شود. شناخت علل، عوارض و روشهای مدیریت ماکروزومی نوزاد از اهمیت بالایی برخوردار است. با افزایش آگاهی درباره این وضعیت، میتوان بهبود سلامت نوزادان متأثر را تسهیل کرد و اقدامات پیشگیرانه مناسب در بارداری را ترویج داد.